Uma ferida na região genital (úlceras genitais agudas) é uma lesão que pode ocorrer na vulva, vagina, colo uterino ou ânus e, na maioria das vezes, está relacionada às infecções sexualmente transmissíveis (ISTs).
Normalmente, a úlcera leva à perda completa da cobertura epidérmica com invasão para a derme subjacente e podem ou não ser precedidas de pústulas e/ou vesículas (bolhas com pus ou transparentes, respectivamente).
Além disso, a paciente pode ter dor, ardor, prurido, sangramento e íngua regional.
Causam grande incômodo para a mulher, afetando consideravelmente a qualidade de vida. Assim, devem ser prontamente diagnosticadas e tratadas.
Existem diversas infecções sexuais que podem causar as úlceras e, nesse texto, falaremos de duas muito comuns: o herpes genital e a sífilis.
Herpes e as úlceras genitais
O herpes é a principal doença que provoca úlceras na região genital.
É causado por dois principais vírus, o Herpes simplex (HSV) tipo 1 e 2. Normalmente, o HSV-1 causa lesões na região da boca e o HSV-2 é o responsável pelas úlceras genitais.
Este é um vírus que, uma vez adquirido, pode ficar latente no organismo por longos períodos e se manifestar em momentos específicos, como na queda da imunidade, por exemplo.
Normalmente, a primeira infecção apresenta sintomas mais intensos e os quadros das recorrências são menos incômodos. Além disso, a recorrência costuma ocorrer na mesma localização da lesão inicial.
No geral, os surtos tendem a ocorrer com menos intensidade e frequência com o passar do tempo.
Quedas na imunidade são os principais responsáveis pela reativação do herpes. Neste contexto, estresse, exposição solar ou presença de outras doenças podem ser os gatilhos iniciais.
Quais são os sintomas?
Diversos podem ser os sintomas do herpes genital, por exemplo:
- Lesões avermelhadas com pequenas bolhas muito dolorosas que evoluem para pequenas úlceras arredondadas – em alguns casos, as bolhas não são observadas;
- Aumento dos gânglios na virilha;
- Dor ao urinar;
- Febre;
- Mal-estar;
- Dor muscular.
Os quadros iniciais costumam ser mais longos e intensos e durar de duas a três semanas.
Já as recorrências possuem alguns sintomas característicos, como coceira, sensação de queimação, dores musculares e “fisgadas” nas regiões afetadas.
Além disso, caso a infecção atinja o colo do útero, a paciente pode ter corrimento vaginal abundante.
Diagnóstico e tratamento
O diagnóstico do herpes frequentemente é clínico, baseado na observação das lesões típicas da doença.
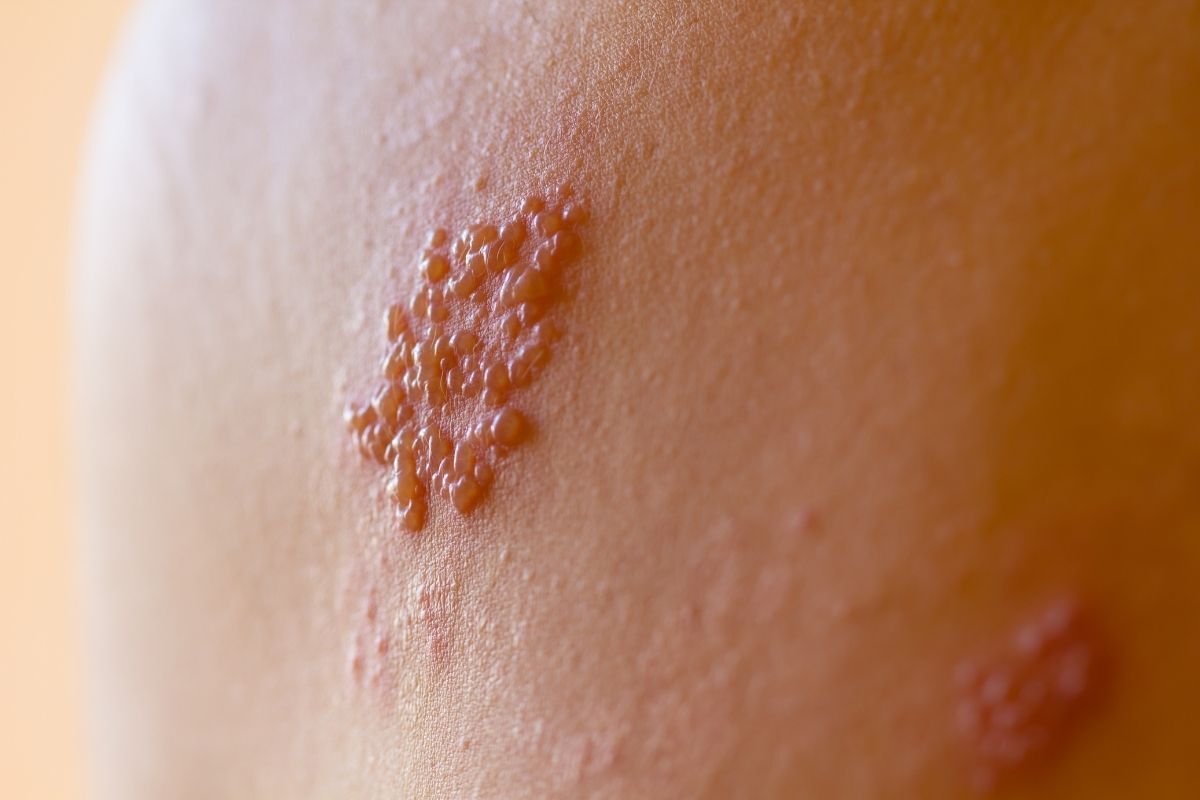
Todavia, podemos fazer uma coleta do material das vesículas e encaminhar para análise laboratorial de modo a identificar se de fato estamos diante do herpes e qual tipo de vírus presente.
O tratamento ocorre com uso de antivirais em forma de comprimidos ou pomadas, a depender de cada caso. Inclusive, quanto antes o tratamento iniciar, maiores as chances de controlar o quadro infeccioso.
Herpes e gestação
A herpes merece atenção especial em gestantes, pois pode ocorrer a transmissão do vírus para o feto.
O maior risco da transmissão acontece no momento da passagem do bebê pelo canal de parto quando a mulher possui feridas ativas.
Por isso, recomenda-se a realização de cesariana sempre que a mulher tiver lesões herpéticas no momento do parto.
No neném, caso a infecção fique confinada à pele, olhos e mucosas, ele terá o desenvolvimento das vesículas nesses locais, mas não haverá danos aos órgãos internos e sistema nervoso.
Entretanto, pode ocorrer do vírus afetar o sistema nervoso do feto e, nestes casos, ele poderá ter convulsões, retardo do desenvolvimento, epilepsia, déficit cognitivo e cegueira.
Poderá ocorrer também do vírus acometer órgãos, como os pulmões e o fígado.
Infelizmente, há risco de morte dos fetos contaminados pelo vírus do herpes e muitos, mesmo com tratamento, acabam ficando com sequelas.
Temos um artigo que aborda a infecção pelo herpes com mais detalhes no nosso blog.
Sífilis e a ferida genital
A sífilis ocorre pela bactéria Treponema pallidum e pode apresentar vários sintomas e estágios diferentes (sífilis primária, secundária, latente e terciária).
Diferente do vírus do herpes, que fica latente no nosso corpo, a sífilis é uma doença que tem cura, se receber o devido tratamento.
Em contrapartida, não criamos imunidade persistente, então a mesma pessoa pode ter sífilis várias vezes se for novamente exposta à bactéria.
Sífilis primária
Esta etapa ocorre entre 10 e 90 dias após o contágio e, normalmente, se manifesta através de uma única ferida que pode ocorrer na vulva, vagina, colo uterino ou ânus.
Também conhecida como “cancro duro”, essa lesão é rica em bactérias e não costuma doer, coçar, arder ou formar pus. Costumam desaparecer sozinhas, mesmo que não receba tratamento.
Além disso, a paciente pode ter ínguas na virilha.
Sífilis secundária
Costuma ocorrer de seis semanas a seis meses do aparecimento e cicatrização da ferida inicial.
Nesta fase, a paciente pode ter manchas no corpo, que são ricas em bactérias, mas não costumam coçar ou doer.
Além disso, ela pode ter febre, mal-estar, dor de cabeça e ínguas pelo corpo.
Então, esses sintomas desaparecem em algumas semanas, mesmo sem a realização de tratamento.
Sífilis latente – fase assintomática
Nesta etapa, a paciente não tem sintomas.
A duração dessa fase muda de pessoa para pessoa e ela é interrompida pelo surgimento de sintomas da forma secundária ou terciária.
O diagnóstico somente é feito caso haja coleta de exame de sangue específico para sífilis.
Sífilis terciária
Esta é a fase mais crítica da doença que pode surgir de 1 a 40 anos após o início da infecção.
Apresenta uma série de sintomas, como por exemplo, lesões cutâneas, ósseas, cardiovasculares e neurológicas, podendo levar à morte.
Diagnóstico e tratamento
Podemos realizar o diagnóstico pelo teste rápido (TR), disponível nos postos de saúde, ou por exame de sangue.
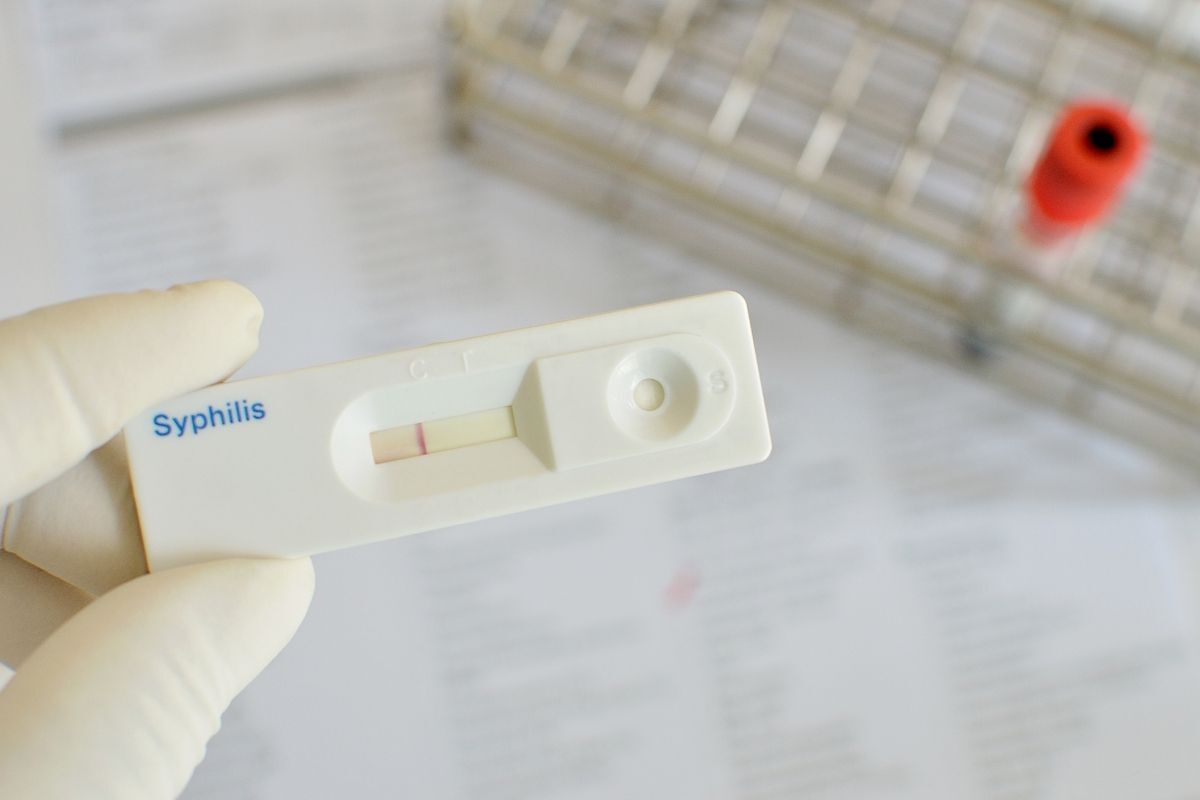
Caso o teste rápido seja positivo, é necessária confirmação pelo exame de sangue.
O tratamento deve ocorrer o quanto antes e se dá, na grande maioria dos casos, pelo uso da penicilina benzatina, antibiótico amplamente utilizado. Eventualmente, poderemos utilizar outros medicamentos, a depender de cada caso.
Então, após o tratamento completo, a paciente deverá fazer ainda alguns exames para ter certeza da cura.
Além disso, é fundamental que todas as parcerias sexuais dos últimos 3 meses sejam testadas e, se for o caso, tratadas.
Sífilis e gestação
Caso a gestante receba o diagnóstico da sífilis, devemos iniciar o tratamento o mais rápido possível, pois a bactéria pode ser transmitida para o feto.
Além disso, a doença pode causar problemas na gestação, como abortamento espontâneo ou natimortalidade, parto prematuro e malformações do feto que pode ter, surdez, cegueira, alterações ósseas e deficiência mental.
A maior parte dos bebês com sífilis congênita não apresentam sintomas ao nascer, mas as manifestações clínicas podem surgir nos primeiros três meses e durante ou após os dois anos de vida da criança.
Prevenção da Herpes e da Sífilis
Infecções sexualmente transmissíveis causam muitos desconfortos e podem oferecer riscos para nossa saúde, mas é possível evitá-las.
Para tal, o uso de preservativo externo ou interno é fundamental!
Além disso, a prevenção da transmissão vertical da mãe para o feto é essencial e deve ser feita a partir do acompanhamento médico para tratamento e parto adequados.

Lembre-se que a ferida genital (úlceras genitais) não é normal, mesmo que desapareça espontaneamente.
Então, ao notar esse sintoma, procure imediatamente sua Ginecologista para fazer o diagnóstico e iniciar o tratamento!
Compartilhe este conteúdo